No dinâmico campo da eletrocardiologia, o diagnóstico preciso de arritmias cardíacas continua sendo um pilar fundamental para a estratificação de risco, o manejo terapêutico e a prevenção de eventos adversos. A natureza intermitente de muitas arritmias representa um desafio diagnóstico, exigindo ferramentas capazes de capturar esses eventos fugazes. O monitoramento prolongado do ECG tem emergido como uma estratégia poderosa, superando as limitações do eletrocardiograma de repouso e do Holter de curta duração.
Este artigo visa aprofundar a discussão sobre o rendimento diagnóstico de diferentes durações de monitoramento de ECG, com foco na comparação entre 72 horas e 14 dias, incorporando também o papel de novas tecnologias como os monitores adesivos (patches) e dispositivos vestíveis (wearables). Abordaremos o impacto na prática clínica, o custo-benefício e as recomendações das diretrizes atuais, buscando oferecer um guia prático para a otimização da escolha do método de monitoramento em diversos cenários clínicos.
A Evolução do Monitoramento de ECG e o Desafio das Arritmias Intermitentes
Desde o ECG de 12 derivações em repouso até o monitoramento Holter de 24 horas, a capacidade de identificar arritmias tem avançado significativamente. No entanto, muitas arritmias, como a fibrilação atrial (FA) paroxística, bradicardias intermitentes ou taquicardias ventriculares não sustentadas, são assintomáticas ou ocorrem esporadicamente, não sendo detectadas durante um período curto de monitoramento [1].
O Holter de 24 horas, embora valioso para arritmias diárias ou frequentes, tem uma sensibilidade limitada para eventos menos comuns. O prolongamento do período de monitoramento surgiu como uma solução lógica para aumentar a probabilidade de “capturar” esses eventos elusivos.
Rendimento Diagnóstico: Onde Mais Tempo Significa Mais Respostas
A principal vantagem do monitoramento prolongado é o aumento substancial do rendimento diagnóstico, especialmente para arritmias intermitentes. A relação é quase intuitiva: quanto maior o tempo de gravação, maior a chance de registrar uma arritmia.
Fibrilação Atrial (FA)
A FA é a arritmia sustentada mais comum, associada a um risco cinco vezes maior de acidente vascular cerebral (AVC) [2]. A detecção de FA, especialmente a FA silenciosa em pacientes com AVC criptogênico, é um dos cenários onde o monitoramento prolongado se mostra mais crítico.
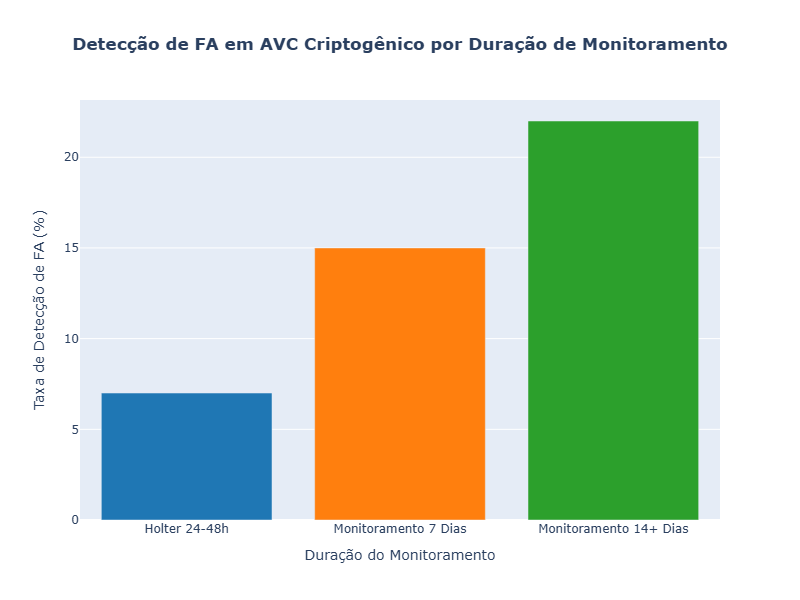
- Holter de 24-72 horas: Historicamente, o Holter de 24 ou 48 horas era o padrão. No entanto, sua capacidade de detectar FA paroxística é limitada. Estudos demonstraram que a taxa de detecção de FA em pacientes pós-AVC criptogênico com Holter de 24-48 horas variava em torno de 5% a 10% [3].
- Monitoramento de 7-14 Dias (e além): A introdução de dispositivos que permitem monitorar por 7, 14 dias ou mais revolucionou essa área. Uma análise comparou o Holter de 24 horas com o monitoramento por patch de 7 dias e demonstrou uma superioridade significativa do monitoramento mais longo na detecção de arritmias, incluindo FA [4, 5]. Outros estudos confirmam que monitores de ECG de 7 dias a 14 dias podem dobrar ou triplicar a taxa de detecção de FA em comparação com o Holter de 24 ou 48 horas, especialmente em pacientes com AVC criptogênico, elevando as taxas para 12-20% ou mais [6, 7]. Para ilustrar essa diferença no rendimento diagnóstico para FA em pacientes com AVC criptogênico, podemos considerar os seguintes dados hipotéticos, baseados na literatura:
Outras Arritmias e Sintomas
O benefício do monitoramento prolongado não se restringe à FA.
- Palpitações e Síncope: Pacientes com palpitações inexplicadas ou síncope de origem indeterminada frequentemente se beneficiam de monitoramento estendido. Se os eventos são infrequentes, um Holter de 24-48 horas pode não capturar a arritmia responsável. Monitores de 7, 14 ou até 30 dias aumentam significativamente a chance de correlação sintoma-arritmia, essencial para o diagnóstico e manejo [8].
- Bradicardias e Bloqueios: As bradicardias e bloqueios atrioventriculares podem ser intermitentes, manifestando-se apenas em determinadas condições ou períodos. Um monitoramento mais longo aumenta a probabilidade de identificar a causa subjacente de tontura, pré-síncope ou síncope.
- Arritmias Ventriculares: Embora taquicardias ventriculares sustentadas sejam menos comuns e geralmente detectadas em monitoramentos mais curtos ou durante eventos agudos, a detecção de taquicardias ventriculares não sustentadas ou de alta frequência de extrassístoles ventriculares pode ser relevante para a estratificação de risco em certos contextos clínicos.
O Papel das Novas Tecnologias: Patches e Wearables
A evolução tecnológica trouxe dispositivos mais amigáveis e eficazes para o monitoramento prolongado.
Monitores Adesivos (Patches)
Os monitores adesivos representam um avanço significativo em relação ao Holter tradicional [4, 5]. Eles são pequenos, sem fios e aderem diretamente à pele, oferecendo maior conforto e discrição para o paciente. Isso se traduz em melhor adesão e, consequentemente, na capacidade de sustentar o monitoramento por períodos mais longos (até 14 dias ou mais, dependendo do modelo).
Vantagens Clínicas dos Patches:
- Conforto Aprimorado: Elimina os múltiplos eletrodos e fios, reduzindo a irritação da pele e o incômodo.
- Maior Adesão do Paciente: O conforto superior leva a uma maior probabilidade de o paciente usar o dispositivo durante toda a duração prescrita.
- Facilidade de Uso: Simplifica a aplicação e a remoção, tanto para o profissional de saúde quanto para o paciente.
- Monitoramento Contínuo e Estendido: Permite gravações de ECG de alta qualidade por múltiplos dias, aumentando significativamente o rendimento diagnóstico para arritmias intermitentes [4, 5].
Dispositivos Vestíveis (Wearables)
Smartwatches e anéis inteligentes com capacidade de ECG se tornaram populares. Embora não sejam dispositivos de diagnóstico primário e geralmente gravem ECG de uma única derivação, eles têm um papel crescente no rastreamento e na conscientização do paciente.
Papel dos Wearables:
- Rastreamento de População: Podem ser úteis para rastrear FA em populações de baixo a moderado risco que não se qualificam para monitoramento clínico tradicional.
- Conscientização do Paciente: Permitem que os indivíduos monitorem sua própria saúde cardíaca e busquem avaliação médica ao detectar irregularidades.
- Dados de “Mundo Real”: Geram grandes volumes de dados que podem informar pesquisas populacionais sobre a prevalência de arritmias.
É crucial diferenciar que, para um diagnóstico definitivo e decisões terapêuticas, dispositivos médicos validados, como os monitores de patch ou Holter de grau clínico, são preferíveis devido à sua acurácia e capacidade de registro contínuo e multi-derivação, quando aplicável [9].
Cenários Clínicos e Recomendações Práticas
A escolha da duração e do tipo de monitoramento deve ser individualizada, baseada na apresentação clínica do paciente, na probabilidade pré-teste de arritmia e no objetivo do exame.
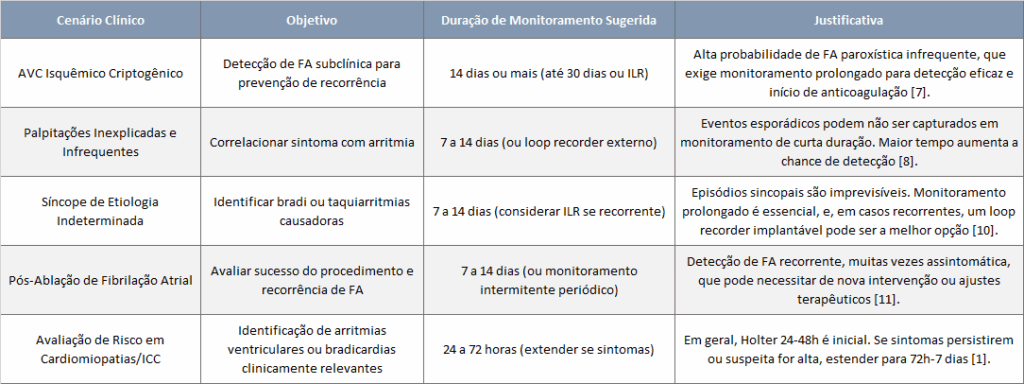
Nota: ILR é a sigla para Implantable Loop Recorder, ou em português, Monitor de Looping Implantável.
Custo-Benefício e Impacto na Prática Clínica
A decisão de investir em monitoramento prolongado deve considerar o balanço entre o custo do exame e o benefício clínico gerado.
- Custo Direto vs. Indireto: Embora um monitoramento de 7 ou 14 dias possa ter um custo inicial mais elevado do que um Holter de 24 horas, o custo de um diagnóstico perdido ou atrasado pode ser muito maior. Por exemplo, a detecção precoce de FA e a instituição de anticoagulação podem prevenir um AVC, cujos custos médicos e sociais são vastos.
- Eficiência Diagnóstica: O maior rendimento diagnóstico do monitoramento prolongado pode reduzir a necessidade de múltiplos exames de curta duração, diminuindo a frustração do paciente e o tempo para o diagnóstico.
- Qualidade de Vida do Paciente: O conforto dos monitores adesivos e a conveniência do uso prolongado contribuem para uma melhor experiência do paciente e maior aderência ao plano de investigação.
- Impacto no Fluxo de Trabalho: A capacidade de capturar eventos em um único período de monitoramento prolongado pode otimizar o fluxo de trabalho da clínica, liberando recursos e acelerando o início do tratamento adequado.
Recomendações das Diretrizes Atuais
As principais sociedades de cardiologia globalmente (como a European Society of Cardiology – ESC, American Heart Association – AHA, American College of Cardiology – ACC e a Sociedade Brasileira de Cardiologia – SBC) têm atualizado suas diretrizes para refletir a crescente evidência do benefício do monitoramento prolongado [12, 13].
As diretrizes frequentemente recomendam:
- Monitoramento Prolongado para FA em AVC Criptogênico: Forte recomendação para monitoramento de ECG prolongado (72 horas a 30 dias) em pacientes com AVC criptogênico para aumentar a detecção de FA subclínica e guiar a terapia antitrombótica.
- Palpitações e Síncope: O monitoramento contínuo ou intermitente prolongado é indicado quando os sintomas são infrequentes e o Holter de curta duração foi inconclusivo.
- Avaliação Pós-Ablação: Recomenda-se o monitoramento de ECG para avaliar a eficácia da ablação de FA e detectar recorrências.
A tendência é clara: o monitoramento de ECG de apenas 24 horas está se tornando insuficiente para diversas indicações, com as diretrizes impulsionando o uso de durações mais longas, muitas vezes viabilizadas por tecnologias de monitoramento adesivo.
Conclusão
A escolha da duração e do tipo de monitoramento de ECG é uma decisão clínica crucial que impacta diretamente a capacidade de diagnosticar e tratar arritmias cardíacas. A evidência é robusta: o monitoramento prolongado, especialmente por 7 a 14 dias com tecnologias como os patches adesivos, oferece um rendimento diagnóstico significativamente superior ao Holter tradicional de 24-72 horas, particularmente na detecção de FA e na elucidação de sintomas intermitentes [4, 5, 7].
Como profissionais de saúde, é nosso dever otimizar a jornada diagnóstica de nossos pacientes. Encorajamos a incorporação do monitoramento de ECG de 7 a 14 dias na rotina de investigação de arritmias, considerando as seguintes ações:
- Avalie a Necessidade de Prolongamento: Para pacientes com AVC criptogênico, palpitações infrequentes, síncope de origem indeterminada ou suspeita de FA em rastreamento, priorize o monitoramento estendido.
- Considere as Novas Tecnologias: Familiarize-se com os monitores adesivos e loop recorders externos. Avalie sua disponibilidade e o perfil do paciente para determinar a tecnologia mais adequada, focando nos benefícios clínicos de conforto e maior adesão.
- Mantenha-se Atualizado com as Diretrizes: Acompanhe as atualizações das sociedades cardiológicas, que consistentemente reforçam a importância do monitoramento prolongado.
- Eduque Seus Pacientes: Explique os benefícios do monitoramento estendido, o que pode aumentar a adesão e a compreensão do processo.
Ao abraçar essas ferramentas e estratégias, podemos aprimorar nossa acurácia diagnóstica, otimizar a tomada de decisões terapêuticas e, em última instância, melhorar os desfechos cardiovasculares de nossos pacientes.
Referências Bibliográficas
- Zimetbaum PJ, Josephson ME. The Holter recorder. Ann Intern Med. 1999;130(3):237-247.
- Krahn AD, et al. The silent problem of paroxysmal atrial fibrillation. J Cardiovasc Electrophysiol. 2005;16(1):61-64.
- Gladstone DJ, et al. Atrial fibrillation in patients with cryptogenic stroke. N Engl J Med. 2014;370(26):2467-2477.
- Known S, et al. Comparison Between the 24-hour Holter Test and 72-hour Single-Lead Electrocardiogram Monitoring With an Adhesive Patch-Type Device for Atrial Fibrillation Detection: Prospective Cohort Study. J Med Internet Res. 2022 May;24(5):e37970.
- Kim JY, et al. The efficacy of detecting arrhythmia is higher with 7-day continuous electrocardiographic patch monitoring than with 24-h Holter monitoring. Journal of Arrhythmia. 2023.
- Sanna T, et al. Cryptogenic Stroke and Undetected Atrial Fibrillation. N Engl J Med. 2014;370(26):2478-2486.
- Bernstein RA, et al. The detection of atrial fibrillation in patients with ischemic stroke. Circ Arrhythm Electrophysiol. 2016;9(3):e003433.
- Page RL, et al. 2015 ACC/AHA/HRS Guideline for the Management of Patients With Supraventricular Tachycardia: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation. 2016;133(14):e506-e574.
- Rovario S, et al. Wearable devices for atrial fibrillation screening: A review of the current evidence. J Arrhythm. 2022;38(1):16-24.
- Brignole M, et al. 2018 ESC Guidelines for the diagnosis and management of syncope. Eur Heart J. 2018;39(21):1883-1948.
- Calkins H, et al. 2017 HRS/EHRA/ECAS/APHRS/SOLAECE expert consensus statement on catheter ablation and surgical ablation of atrial fibrillation. Heart Rhythm. 2017;14(10):e275-e444.
- Hindricks G, et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association of Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2020;41(5):373-498.
- January CT, et al. 2019 AHA/ACC/HRS Focused Update of the 2014 AHA/ACC/HRS Guideline for the Management of Patients With Atrial Fibrillation: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation. 2019;140(6):e125-e151.

